 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第三卷第三期 點閱次數:1453 PDF下載次數:1 伸縮自如的診斷流程【中】|Toward Delicate Practice
善用短暫的觀察一鎚定音,靠最初的一瞥作出最終診斷,無論是依靠診斷能力或工具,是急診醫師的夢想,也是不切實際的壞習慣。 【考量一個經驗】 曾經遇到某個初始表現是低血糖昏迷的病患,最終結果是腦內出血後,太久未進食所致。 其錯誤的推論:即使是低血糖,但無法確定是不是腦出血引起昏迷。依意識改變先做個斷層的常規,在每個低血糖且昏迷病患均先執行電腦斷層。 這兩項診斷,通常可在給予糖水後15分鐘,依意識狀況的變化得到明確的區分。放下對「第一時間正確診斷」的追求,在處置複雜案例時,反覆的重新評估及更改鑑別診斷優先性與診斷計劃,能成就超越熟練的臨床能力。 以下用三個CASE進一步詳述。 【例1】 一名檢傷四級,生命徵象正常的車禍病患,經概略檢視後,無軀幹疼痛主訴,僅有肢端擦傷。執行換藥時,在診間突然冒冷汗後失去意識,血壓下降。 未經調整流程:當作嚴重休克有未發現內出血處理。啟動創傷小組,召集人員,建立兩條大號靜脈管路,輸血輸液,安排全身電腦斷層。 經調整流程,善用短暫的觀察:可能是創傷引起的休克或疼痛引起的迷走性暈厥。建立靜脈管路,躺平後重新確認生命徵象,進行胸腹部的超音波掃描觀察是否有大量出血。 觀察3分鐘,決定下一步。 【例2】 約50歲女姓,因持續性抽搐送至急診,病史得知坐在機車後座,突然倒下,經給予Anxicam後,抽搐已停止,無異常呼吸型態或呼吸音。生命徵象:36.6℃/130/20 BP: 218/90 SpO2: 95%。初步血液氣體分析顯示:代謝性酸中毒,二氧化碳濃度未顯著升高。其鑑別診斷為:抽搐,腦內出血。 未經調整流程:插管控制呼吸道,再送電腦斷層。若未出血,則送加護病房觀察。 經調整流程,善用短暫的觀察:在急救復甦區觀察十至十五分鐘,觀察重點為呼吸型態,意識恢復狀態,是否有反覆發生的抽搐,血氧是否會降低。先執行Portable Chest X-ray及心電圖等次要工作。
此病患經觀察10分鐘後,呼吸型態平穩,意識狀態逐漸清醒,電腦斷層雖顯示腦出血,但無立即插管須求。自檢查室返回後意識清醒,單側無力,送往加護病房觀察。 【例3】 年約40歲男性保全,被發現躺在工地正中央,意識昏迷而被送到急診。初始生命徵象為:40.2℃/115/20 BP:130/90。當診視時全身冒汗,沒有反應。 血糖機驗得血糖為325mg /dL。 隨時間鑑別診斷變化如下
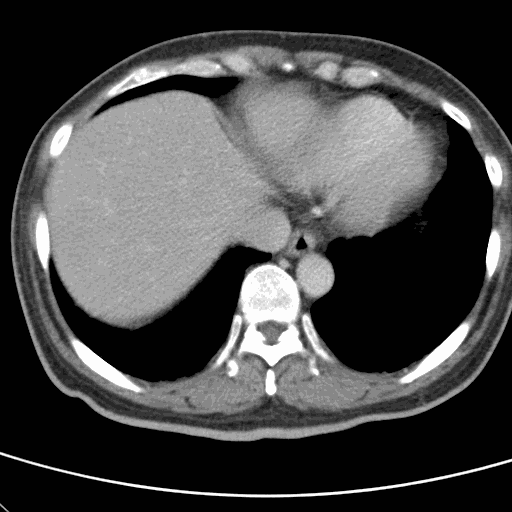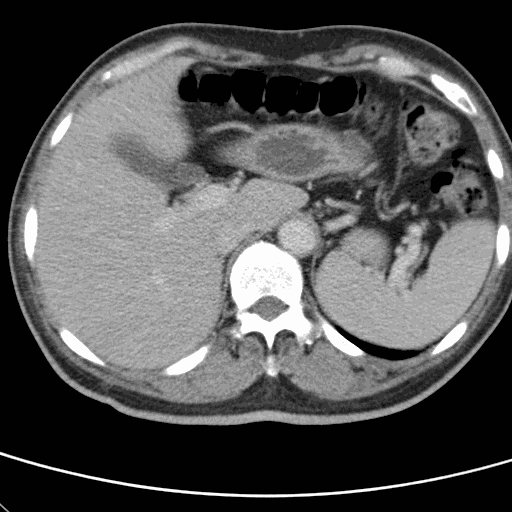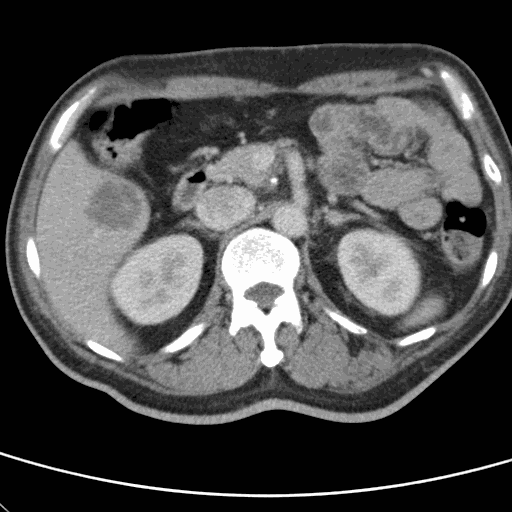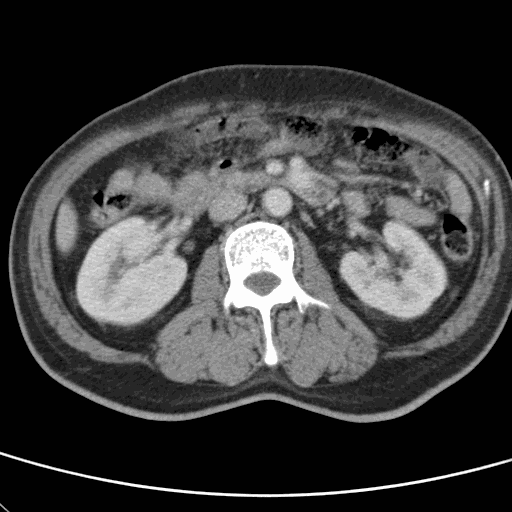 因已觀察到病患的意識漸近恢復,選擇等待並觀察策略,跳過頭部電腦斷層改作腹部電腦斷層,結果顯示肝臟膿瘍,減少了一次推送病人的人力消耗,並減低了現場的資源緊張度。 |