 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第一卷第五期 點閱次數:17823 PDF下載次數:41 警鐘響起(二):左側冠狀動脈主幹阻塞
彰濱秀傳紀念醫院院長室暨急診醫學部 輔仁大學醫學系暨法學系教授 關鍵詞 : 心電圖(Electrocardiography)、廣泛性缺血 (Global ischemia)、倒影變 化 (Reciprocal changes) 、 de Winter T 波 (dr Winter's T waves) 、 Wellen 症候群(Wellen syndrome) ㇐位 60 歲男性,患有高血壓、糖尿病十餘年,突感胸前持續性嚴重壓迫感並冒冷汗,向 119 求救,被送至急診。救護車上 12 導程心電圖如圖㇐,如何判讀?圖一 中年男性急性胸痛心電圖 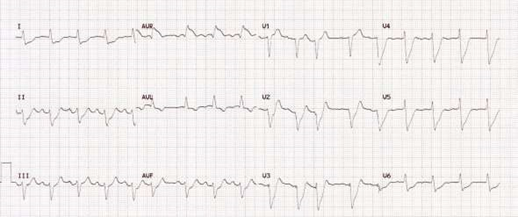 先前我們對於ST段上升心肌梗塞(ST elevation myocardial Infarction;STEMI)的心電圖變化,主要是依據超急性T波升高或急性ST段上升為診斷依據,已有詳細討論。1,2,3也提到 12 導程心電圖畢竟無法涵蓋心臟的每個部位,左心室後壁即為㇐例,所以需要依靠倒影(reciprocal change)的概念,來加以診斷。1,2,3只是我曾經強調,倒影變化在心電圖上的應用,不宜浮濫。因為同樣是某部位的ST段上升心肌梗塞,有的人在其他導程出現了ST段下降,有的人則不會。因此無法以純粹物理現象,來解釋倒影的產生。比較可靠的解讀,應該是把ST段下降的導程,解讀為該部位有心肌缺血的問題。 也就是說,同樣是某部位出現ST段上升心肌梗塞,在其他導程出現ST段下降的表現者,同時有其他部位心肌缺血現象,所以比較可能是多重血管的冠心症。比起在其他導程沒有ST段下降者,風險更高。另外,早期再極化(early repolarization)這種正常變異的心電圖變化的診斷依據,除了出現J波、ST段上升幅度通常小於T波高度的25%之外,還有個「不會出現ST段下降」的診斷標準。倘若倒影只是純粹的物理現象,理論上在心電圖上,不應該病因的不同或缺血的有無,在同樣會出現ST段上升的情形下,有的疾病出現ST段下降,有的則不會。因此,所謂的倒影,㇐般應先解為心肌缺血,而不是㇐味先認為是物理現象。 以心電圖診斷急性冠心症,除了先前討論的STEMI,分秒必爭。另外有三種情形,往往是近端左前下降冠狀動脈嚴重狹窄或阻塞,甚至是左側冠狀動脈主幹嚴重狹窄或阻塞所致,其危險性幾乎等同甚至超越STEMI。但因為心電圖沒有典型STEMI 的變化,心肌酵素也未必升高,容易被忽略。 第㇐類是aVR導程有顯著的ST段升高,而且其他導程存在廣泛性ST段下降(圖㇐)。4,5,6這通常意味著左側冠狀動脈主幹嚴重狹窄或阻塞。因為當左側冠狀動脈主幹嚴重狹窄或阻塞,整個心臟,尤其左心室全部,將處於廣泛性心肌缺血,因此心電圖呈現多重導程顯示廣泛性ST段下降。基於倒影變化,反而使aVR導程有顯著的ST段升高。㇐般認為,若aVR導程ST段升高超過1mm,且超過V1導程ST段升高程度,表示左側冠狀動脈主幹有嚴重狹窄或阻塞。若aVR導程雖有ST段升高,但升高不足1mm,則可能只是近端左前下降冠狀動脈嚴重狹窄或阻塞。 圖二 de Winter’s T 波 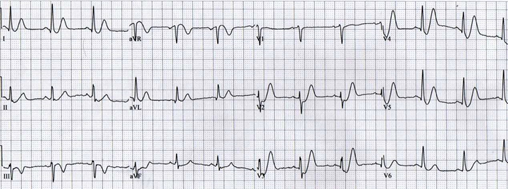 第二類是左側胸前導程出現de Winter's T波(圖二)。7 其特色是左側胸前導程出現顯著的上升型ST段下降,並伴隨著高大對稱的T波。通常這是因為近端左前下降冠狀動脈嚴重狹窄或阻塞。臨床上。常將其視為前壁心 肌梗塞的前哨。其診斷依據,包括: ● 胸前導程出現顯著的上升型ST段下降超過1mm ● 胸前導程在上升型ST段下降之後,伴隨著顯著高大而對稱的T波 ● 胸前導程沒有出現ST段上升 ● in aVR 導程出現ST段上升(通常上升0.5mm-1mm) 圖三 Wellen 症候群心電圖 (A) 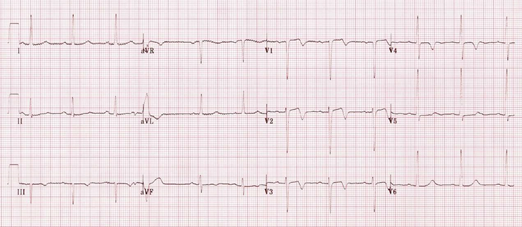 (B) 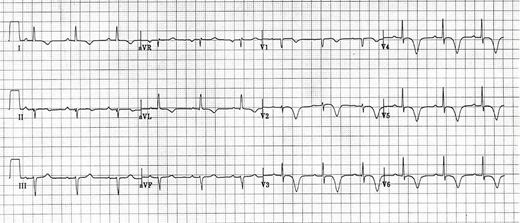 ● V2 至 V3 (甚至可能 V1 至 V 6)導程出現以下二者之㇐: -雙相(先正後負)T波(類型 A;約占 25%) -深度倒置而對稱的T波(類型 B;約占 75%) ● ST 段未有起伏或微微升高 (< 1mm) ● 胸前導程未出現 Q 波 ● 胸前導程 R 波的漸進性正常 以上三種情形,包括:aVR 導程有顯著的ST段升高且其他導程存在廣泛性ST段下 降、dr Winter's 波,以及Wellen症候群,危險性不亞於STEMI。必須時時牢記,念茲在茲! 參考文獻 1. Wagner GS, Macfariane P, Wellens H, et al. AHA/ACCF/HRS Recommendations for the Standardization and Interpretation of the Electrocardiogram Part VI: Acute Ischemia/Infarction: A Scientific Statement From the American Heart Association Electrocardiography and Arrhythmias Committee, Council on Clinical Cardiology; the American College of Cardiology Foundation; and the Heart Rhythm Society: Endorsed by the International Society for Computerized Electrocardiology. Circulation 2009;119(10):e262-e270. 2. O'Gara PT, Kushner FG, Ascheim DD, et al. 2013 ACCF/AHA Guideline for the Management of ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/American Heart Association Task Forca on Practice Guidelines. J Am Coll Cardiol 2013;61(4):e78-e140. 3. Thygesen K, Alpert JS, Jaffe AS, et al. The Writing Group on behalf of the Joint ESC/ACCF/AHA/WHF Task Force for the Universal Definition of Myocardial Infarction. Third universal definition of myocardial infarction. Glob Heart 2012;33(20): 2551–2567. 4. Gorgels AP, Engelen DJ, Wellens HJ. Lead aVR, a mostly ignored but very valuable lead in clinical electrocardiography. J Am Coll Cardiol 2001;38(5):1355-1356. 5. Barrabes JA, Figueras J, Moure C, Cortadellas J, Soler-Soler J. Prognostic value of lead aVR in patients with a first non-ST-segment ele- vation acute myocardial infarction. Circulation 2003;108(7):814 –819. 6. Kosuge M, Ebina T, Hibi K, et al. ST-segment elevation resolution in lead aVR: a strong predictor of adverse outcomes in patients with non-ST-segment elevation acute coronary syndrome. Circ J. 2008;72(7):1047-1053. 8. Edhouse J, Brady WJ, Morris F. ABC of clinical electrocardiography: Acute myocardial infarction-Part II. BMJ. 2002;324(7343):963-966. |