 登入/註冊
登入/註冊

Taiwan Society of Emergency Medicine

Taiwan Society of Emergency Medicine
|
本會期刊
台灣急診醫學通訊
 第八卷第一期 點閱次數:4892 PDF下載次數:61 高血鉀與房室結阻滯的致命交織:BRASH 症候群解析
謝志煌1、洪昌宏1、游俊豪1 1中國醫藥大學新竹附設醫院急診醫學科 一、簡介 「BRASH 症候群」由心搏過緩 (Bradycardia)、腎衰竭 (Renal failure)、房室結阻滯 (Atrioventricular Nodal Blockade)、休克 (Shock)、高血鉀 (Hyperkalemia) 組成。該名詞最早由 Josh Farkas 於 2016 年提出[1],他觀察到房室結阻滯導致的心因性休克,並伴隨高血鉀與腎功能惡化,這些症候之間的協同作用可能導致比單一因素更嚴重的心搏過緩,進而引發惡性循環。類似的臨床表現在多篇病例報告中出現[2,3],顯示這些症候應被視為一個症候群,以利於理解病生理機轉並提早辨識風險。目前,BRASH 症候群尚未被醫學指引或教科書正式列為獨立疾病,而是臨床現象的描述,未來隨著更多研究的累積,其臨床定位與診斷標準可能會更加明確。 二、病生理機轉 BRASH 症候群的核心是房室結阻滯劑與高血鉀造成的協同性心搏過緩(Synergistic bradycardia)。雖然嚴重的高血鉀和房室結阻滯劑中毒都可能使心率變慢,然而在協同作用下,僅輕微高血鉀和治療劑量的房室結阻滯劑就足以造成心搏過緩。其病生理機轉如圖1所示:
任何導致腎功能變差及高血鉀的原因(低血容、敗血症、腎毒性藥物、保鉀利尿劑等)或是藥物劑量調整,都可能誘發BRASH症候群。 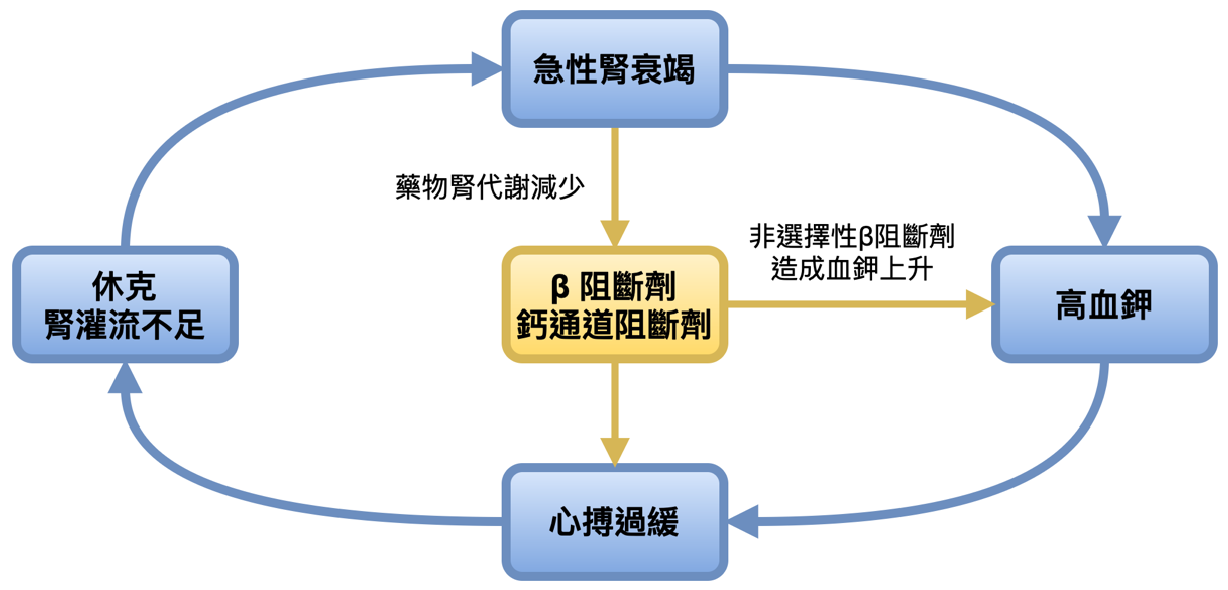 圖1: BRASH症候群的病生理機轉 三、危險因子 高危險族群主要為年長患者及心腎共病族群[3],包括: • 高血壓 • 慢性腎臟病 • 心房顫動 • 心臟衰竭 • 冠狀動脈疾病 四、診斷 BRASH 症候群的五大臨床徵候在急診室並不罕見,但關鍵在於辨識這些異常之間的關聯性。 • 高血鉀通常不超過7 mEq/L,且心電圖未必出現典型高鉀變化(如高尖 T 波)[2]。 • 即使有房室阻滯與心搏過緩,血壓在早期仍可能維持正常。 • 用藥史極為關鍵,65 歲以上高血壓患者多數服用β 阻斷劑或鈣通道阻斷劑。 五、治療與預後 治療的核心是「同時處理所有問題」,避免過度專注於單一因素,須打破心因性休克、腎灌流不足、藥物作用及高血鉀所形成的惡性循環。 常見錯誤: • 單純使用強心劑或體內節律器來治療心搏過緩,卻未矯正高血鉀與腎灌流不足。 • 僅安排血液透析治療高血鉀與腎衰竭,卻忽略心因性休克處理。 建議的治療方式: 1. 穩定心肌膜電位 • 鈣離子(Calcium gluconate): - 治療高血鉀誘發的心律不整。 - 拮抗鈣通道阻斷劑過量影響。 2. 改善腎灌流 • 輸液復甦 - 適用於低血容量患者。 - 若病患合併體液過多,則需謹慎評估。 3. 維持心臟功能 • Epinephrine / Isoproterenol - 針對心搏過緩和心因性休克,能增加心律和心輸出量。 - Epinephrine的β2 作用可促進鉀離子移入細胞內,改善高血鉀。 4. 降低血鉀 • 胰島素 + 葡萄糖 • 霧化 Albuterol • 利尿劑(須確保腎臟灌流已足夠) • 血液透析(若已至無尿狀態) 5. 房室結阻滯劑中毒的進階治療 • 高劑量胰島素(1-10 U/kg/hr) • Glucagon • Lipid Emulsion 若及時給予適當治療,多數患者可在12小時內改善,免於血液透析或體內節律器等侵入性處置。反之,若未能打破惡性循環,患者可能在數小時內進展至嚴重休克甚至死亡。 六、近期研究與未來展望 過去文獻認為BRASH症候群的發生源於房室結阻滯藥物與高血鉀的協同作用,而非藥物中毒。然而,2024年一份案例報告發現[4],患者體內鈣離子阻斷劑的濃度超過治療範圍,而過去的案例報告多未檢驗藥物濃度,顯示藥物過量可能在部分患者中扮演重要角色。 未來研究可著重於: 1. 藥物濃度監測與量化。 2. 探討房室結阻滯藥物過量與 BRASH 的關聯性。 3. 進階治療策略的優化(如高劑量胰島素、脂質乳劑等)。 七、結論 BRASH症候群是一種需警覺辨識、並需多方位同時處理的臨床急症。早期診斷與治療可顯著改善預後,避免患者進展至不可逆的休克或死亡。未來研究應深入探討藥物濃度監測與個體化治療策略,以提升患者的臨床預後。 參考文獻 |